Hemangioamele sunt tumori vasculare benigne comune la copii, estimându-se că afectează între 5% și 10% dintre sugari.[1] Deși vestea bună este că, în majoritatea cazurilor, nu sunt periculoase și se remit spontan în timp, fără a necesita tratament, apariția lor ridică o întrebare fundamentală pentru orice părinte: „De ce a apărut tocmai la copilul meu?”. Ți-am pregătit câteva informații care sperăm că te vor ajuta să înțelegi răspunsul la această întrebare.

Cauzele apariției hemangioamelor la copii
Cauza exactă a hemangioamelor la copii nu este pe deplin înțeleasă. Ele sunt rezultatul unei proliferări anormale a celulelor endoteliale, celulele care căptușesc interiorul vaselor de sânge. Nu a fost încă identificat cu certitudine mecanismul din spatele acestui fenomen, dar există anumite teorii privind acest subiect.[2][3]
Nu există dovezi că hemangioamele apar din cauza a ceva ce a făcut sau nu a făcut mama în timpul sarcinii - ele nu sunt cauzate de alimentație, stres sau alte acțiuni ale acesteia. Dacă suspectezi că bebelușul tău are hemangiom și vrei să afli mai multe despre posibilele cauze, dar și care sunt pașii de urmat în astfel de situații, îți recomandăm să programezi un consult pediatric.
Teorii privind apariția hemangioamelor
Teoriile privind etiologia hemangioamelor la copii sunt multiple, însă cea mai acceptată dintre acestea este cea care indică o origine placentară. Conform acestei teorii, dacă placenta suferă un anumit tip de afectare înainte sau în timpul nașterii, ea poate elibera celule speciale numite celule progenitoare endoteliale care provin din țesutul placentar. Aceste celule se deplasează și se înmulțesc, influențate de factori interni (din interiorul corpului) și factori externi (din afara corpului). Ele circulă prin sânge până găsesc un loc potrivit unde se pot stabili și crește.[4]
Factorii interni se referă la problemele asociate cu formarea de noi vase de sânge, în timp ce factorii externi includ lipsa oxigenului în țesuturi și problemele în dezvoltarea normală a corpului. De exemplu, lipsa oxigenului înainte, în timpul sau după naștere poate contribui la formarea hemangioamelor prin activarea unor substanțe care stimulează formarea vaselor de sânge.[4]
O dovadă în sprijinul teoriei originii placentare este descoperirea în hemangioamele infantile a unor substanțe caracteristice țesutului placentar, cum ar fi proteina transportoare de glucoză numită GLUT-1.[4]
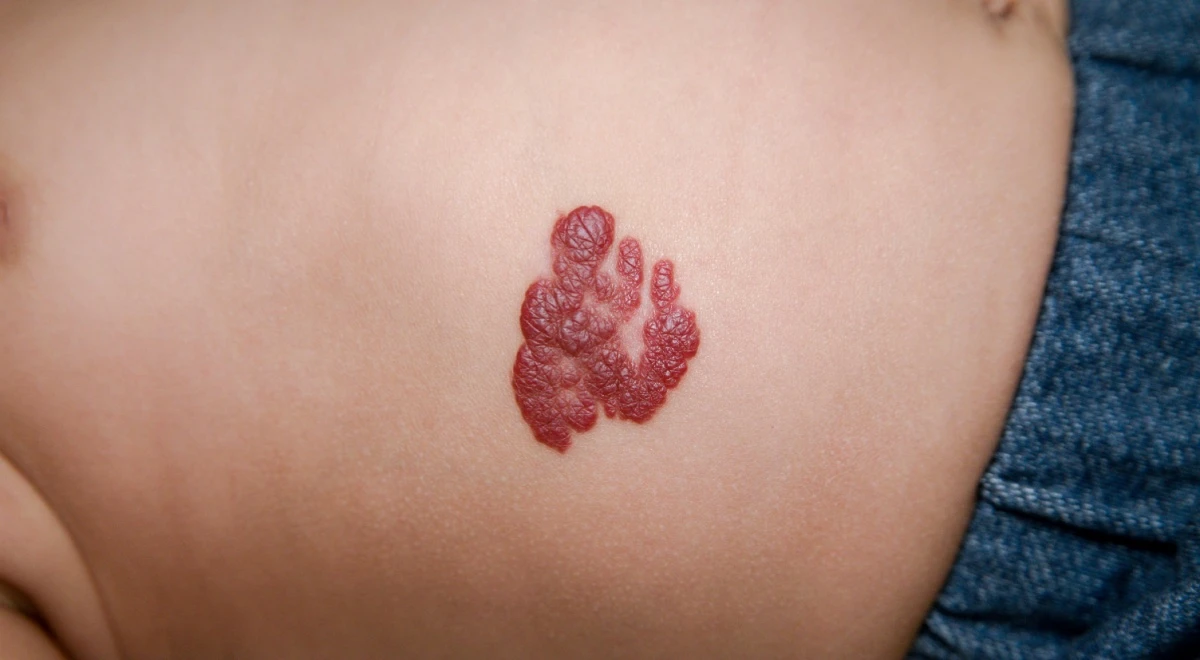
Factori de risc identificați pentru hemangioamele la copii
Factorii de risc pentru dezvoltarea hemangioamelor la copii sunt multipli și variați.
Sexul și rasa sunt doi dintre aceștia. Aceste tumori benigne sunt mai frecvent întâlnite la fetițe decât la băieți (raport 5:1) și bebelușii de rasă caucaziană. Greutatea mică la naștere este un alt factor de risc. Conform studiilor, riscul de hemangiom infantil crește cu 25% pentru fiecare reducere de 500 de grame a greutății la naștere. Mai mult, acesta afectează 25% până la 30% dintre sugarii cu greutatea sub 1000 de grame.[2][3][4][5]
Alți factori de risc pentru hemangioame la bebeluși identificați până în prezent sunt:
- prematuritatea;
- anomaliile placentare;
- sângerările vaginale în primele luni de sarcină;
- fertilizarea in vitro;
- vârsta maternală avansată;
- sarcinile multiple;
- tratamentul cu progesteron;
- preeclampsia;
- istoricul familial de hemangioame infantile.[2][3][4][5]
Există, de asemenea, anumite sindroame asociate cu o frecvență crescută a hemangioamelor la copii:
- indromul PHACE - include defecte de fosă posterioară, hemangioame, anomalii arteriale cerebrovasculare, anomalii cardiovasculare și anomalii oculare; se distinge prin prezența unor hemangioame segmentare extinse, localizate la nivelul părții superioare a corpului, putând include și hemangioame hepatice;
- sindromul LUMBAR - caracterizat prin hemangioame la nivelul părții inferioare a corpului, anomalii urogenitale, ulcerații, mielopatie, diformități corporale, malformații anorectale, precum și anomalii arteriale și renale;
- sindromul HELLP - o complicație serioasă a sarcinii, considerată o formă sau variantă severă de preeclampsie și un factor de risc recunoscut pentru hemangioame la copii; denumirea este un acronim pentru hemoliză (distrugerea globulelor roșii), enzime hepatice crescute și număr scăzut de trombocite.[2][3][4][5]

Programare la Dr. Ioana Codreanu
Medic primar pediatru, competență în ultrasonografie generală, expertiză în ecografie de hemangiom
Programează-tePot fi prevenite hemangioamele la copii?
După cum am văzut mai sus, originea hemangioamelor la copii este în mare parte necunoscută, implicând procese complexe de dezvoltare incipientă, care nu pot fi controlate sau anticipate. Factorii de risc asociați, precum prematuritatea sau greutatea mică la naștere, sunt adesea legați de circumstanțe medicale care depășesc controlul părinților.
Până la identificarea unor cauze exacte ale hemangioamelor la copii și, dacă este posibil, a unor strategii eficiente de prevenție, se pune accent pe recunoașterea timpurie și monitorizarea acestor tumori benigne odată ce apar. Ce presupune acest lucru poți afla după o vizită la un medic pediatru cu competențe în diagnosticul și tratamentul hemangioamelor infantile.
Este important de reținut că hemangioamele infantile sunt formațiuni benigne ce, în marea majoritate a cazurilor, se remit spontan, fără intervenție semnificativă. Deși întrebarea „De ce apar?” este firească, cauza lor exactă nu este încă pe deplin înțeleasă. Știm doar că factori precum prematuritatea, greutatea mică la naștere sau sexul feminin cresc probabilitatea apariției lor. Chiar dacă majoritatea hemangioamelor nu necesită tratament, o evaluare medicală de către pediatru este întotdeauna recomandată pentru confirmarea diagnosticului și gestionarea optimă, iar ecografia de hemangiom este una dintre investigațiile esențiale pentru o abordare corectă a situației.
Disclaimer: Acest articol are rol informativ și nu poate fi considerat un substitut pentru vizita la medic. Pentru a beneficia de un diagnostic corect și de recomandări personalizate privind un eventual plan de tratament, îți recomandăm să programezi un consult de specialitate!
Surse:
1.Chamli, Amal, et al. „Hemangioma”, StatPearls Publishing, 12 June 2023, www.ncbi.nlm.nih.gov/books/NBK538232/. Accesat la 22 Apr. 2025.
2.Bota, Madalina, et al. „Infantile Hemangioma: A Brief Review”, Medicine and Pharmacy Reports, vol. 88, no. 1, 28 Jan. 2015, pp. 23–27, pmc.ncbi.nlm.nih.gov/articles/PMC4508608/, https://doi.org/10.15386/cjmed-381. Accesat la 22 Apr. 2025.
3.Sandru, Florica, et al. „Infantile Hemangioma: Risk Factors and Management in a Preterm Patient - a Case Report”, Reports, vol. 7, no. 1, 1 Jan. 2024, p. 3, www.mdpi.com/2571-841X/7/1/3, https://doi.org/10.3390/reports7010003. Accesat la 22 Apr. 2025.
4.Tiemann, Laura, Hein, Sarrah. „Infantile Hemangioma: A Review of Current Pharmacotherapy Treatment and Practice Pearls”, The Journal of Pediatric Pharmacology and Therapeutics, vol. 25, no. 7, 1 Sept. 2020, pp. 586–599, pmc.ncbi.nlm.nih.gov/articles/PMC7541030/, https://doi.org/10.5863/1551-6776-25.7.586. Accesat la 22 Apr. 2025.
5.Smith, Chelsey J. Forbess, et al. „Infantile Hemangiomas: An Updated Review on Risk Factors, Pathogenesis, and Treatment”, Birth Defects Research, vol. 109, no. 11, 12 Apr. 2017, pp. 809–815, pmc.ncbi.nlm.nih.gov/articles/PMC5839165/, https://doi.org/10.1002/bdr2.1023. Accesat la 22 Apr. 2025.
×
© Copyright YUNO CLINIC 2023





